
Résumé conférences BCLA 2025 - Partie 2 : Update sur la myopie
Jan 19, 2026Focus Express
✅ La montée en puissance de la DMM — Une cause majeure de cécité, désormais en pleine expansion mondiale
✅ Nouvelle définition du syndrome pré-myopique — L’IMI 2025 formalise la notion de “faible réserve hypermétropique”
✅ La lumière : bien plus qu’une histoire de dopamine — Intensité, spectre et rythme circadien au cœur des mécanismes
✅ Le Stellest Plan en pré-myopie — Des résultats prometteurs sur le ralentissement de l’élongation axiale
Résumés des conférences du BCLA 2025 - British Contact Lens Association - Birmingham, Congrès les 5-6-7 Juin 2025
Par Marina Barthe
Partie 2 BCLA Stories : Résumé des sessions sur la myopie et son évolution
La myopie est un sujet incontournable en congrès, les recherches scientifiques sont au taquet avec près de 2500 publications sur ce sujet en 2024. Le BCLA a consacré toute une matinée sur le sujet avec l'IMI (International Myopia Institute), pour nous apporter de nouvelles définitions internationales, un point sur les stratégies et les données de recherche. Sur cet article vous trouverez des focus sur les points abordés que j'ai trouvé les plus importants !
La Dégénérescence Maculaire Myopique (DMM, ou MMD en anglais)
C’est l’une des complications les plus redoutées de la myopie.
Elle apparaît chez un oeil à grande Longueur Axiale (LA) et conduit, au fil du temps, à une atrophie de la rétine et de la choroïde, entraînant une perte visuelle sévère, parfois jusqu’à la cécité.
Un enjeu de santé publique mondiale
- En Asie (Japon, Corée, Chine), la DMM est aujourd’hui l’une des premières causes de cécité
- En Europe, elle figure déjà dans le Top 5 des causes de basse vision
- À l’échelle mondiale, 3,3 millions de personnes seraient déjà atteintes de cécité liée à la DMM (Fricke et al., 2017)
- Et ce n’est que le début : les projections estiment une augmentation de 4 à 10 fois d’ici 2050
Le chiffre silencieux
On pense souvent que seuls les forts myopes sont concernés… FAUX ! Certes, le risque augmente nettement à partir de –6,00δ, mais les faibles myopes sont beaucoup plus nombreux.
Résultat : en chiffres absolus, les cas de DMM surviendront majoritairement chez les faibles myopes.
Évolution des pratiques et stratégies de contrôle myopique
Tendances de prescription
- Les lunettes unifocales et les verres classiques sont de moins en moins prescrits au profit de dispositifs de contrôle myopique (lunettes ou lentilles à contrôle myopique)
- L’orthokératologie reste stable dans le temps, avec une légère baisse observée en 2024
- En pharmacologie, la prescription d’atropine 0,01 % a fortement augmenté depuis 2019 et s’est stabilisée, tandis que les concentrations plus fortes (≥0,05 %) sont en net recul
- Depuis 2022, on observe l’émergence de traitements combinés associant approche optique et médicamenteuse
Bonnes pratiques cliniques
- Réfraction sous cycloplégie indispensable à la première visite (Cycloplentolate 1 % ou Tropicamide 1 %)
- Réfraction objective (skiascopie, auto-réfractomètre) systématique à la première et à chaque visite
- Réfraction subjective privilégiée pour les enfants plus âgés, en complément
- Mesure de la longueur axiale essentielle au suivi de la progression
Solutions disponibles
- Prévention : interventions précoces pour éviter l’apparition de la myopie
- Dispositifs optiques : verres à défocus myopique, lentilles souples ou OrthoK à contrôle myopique
- Thérapies lumineuses : lumière rouge (635–650 nm, 2×/jour, 3 min, 5–7 j/semaine) — attention, effet rebond et risques rétiniens rapportés
- Pharmacologiques : atropine, 7-méthylxanthine + caféine, collyres hypotenseurs
- Combinées : dispositif optique à contrôle myopique + pharmacologique pour un effet renforcé
- Chirurgicales (rares) : renforcement scléral postérieur, “macular buckling”
Lumière et myopie : bien plus qu’une histoire de dopamine !

Les auteurs nous disent que le lien entre lumière et myopie est bien plus vaste qu’une simple question de dopamine, ou de Lux. Selon le rapport des National Academies of Science, Engineering and Medicine, la composition spectrale, l’intensité et le rythme d’exposition lumineuse jouent un rôle majeur dans le développement réfractif
Intensité lumineuse et prévention de la myopie
L’un des faits les plus solides aujourd’hui est que le temps passé à l’extérieur réduit le risque de développer une myopie. La lumière naturelle est 10 à 100 fois plus intense que celle des environnements intérieurs, et cette différence semble freiner l’élongation axiale de l’œil observée dans la myopie.
Les études animales confirment l’implication de la voie dopaminergique rétinienne, mais aussi d’autres facteurs environnementaux interviennent, comme :
- la richesse en fréquences spatiales élevées dans les environnements extérieurs (nb : détails, contrastes, choses fines à regarder ⇒ davantage de sollicitation de la voie parvocellulaire)
- les caractéristiques temporelles de l’exposition (nb : durée de l’exposition lumineuse, sa variation en Lux au cours de la journée)
Le rythme circadien influence également la croissance oculaire
Les conditions lumineuses perturbant ce rythme (la lumière artificielle continue, les éclairages urbains ou un manque d’exposition en extérieur en journée) favorisent une apparition et évolution de la myopie.
Toutefois, certaines grandes villes ne connaissent pourtant pas d’épidémie myopique, ce qui montre que le lien entre lumière, sommeil et myopie est complexe, et non systématique. L’âge de l’enfant et la qualité du sommeil semblent jouer un rôle déterminant dans cette relation encore à explorer.
De la théorie à la pratique
Encourager les enfants à passer plus de temps dehors reste LA stratégie simple, efficace et peu coûteuse.
Cette approche relève davantage d’une prévention de santé publique que d’une intervention médicale, et elle est particulièrement efficace dans les premières années de vie et scolaires.
Les prochains thèmes thèmes de recherches scientifiques sur le lien entre la lumière et la myopie sont sur la composition spectrale de la lumière (notamment la lumière bleue du soleil, la durée et le rythme d’exposition lumineuse, et les traitements expérimentaux comme la thérapie par lumière rouge, prometteuse mais encore à évaluer sur le plan de la sécurité.
Définition du syndrôme pré-myopique (IMI 2025)

L’IMI arrive avec une nouvelle notion “Low hypermetrope Reserve”, traduisons cela en “Faible réserve hypermétropique”, même si le concept est connu depuis quelques années par l’académie de Brien Holden (CLEERE, par Zadnick et al. 2015), cette notion a officiellement été adoptée et est devenue aujourd’hui le facteur de risque numéro 1 de l’apparition de la myopie.
Un état réfractif entre +0,75 et -0,25 en relation de l’âge de l’enfant est le plus gros risque significatif de la future apparition de la myopie :
- ≤ 0,50d sous cyclo à 7-8 ans
- ≤ 0,25 sous cyclo à 9-10 ans
- ≤ plan à 11 ans
Il n’est pas donc pas question d’attendre qu’un enfant devienne myope pour le prendre en charge, un enfant qui est moins hypermétrope qu’attendu vs son âge doit être suivi étroitement, surtout si d’autres facteurs sont évidents.
Objectif
Retarder l’apparition de la myopie. Chaque année de prévention est plus efficace que 2 à 3 ans de traitement de myopie
Voici les prise en charge préventives qui fonctionnent en syndrôme pré-myopique :
- STRATEGIE NUMERO 1 : Augmenter ++ le temps passé dehors ⇒ pas de risque et que des bénéfices pour les enfants
- Lunettes à contrôle myopie PLAN
- Atropine 0,01%
- Thérapie Infra-rouge (Low Level) ⇒ attention, des dommages oculaires ont eu lieu
- Suppléments nutritifs, huile de poisson ⇒ concept actuellement en recherche scientifique
Zoom sur les modifications de la Vision Binoculaire et Accommodation en fonction du dispositif de contrôle myopique utilisé
- Lentilles souples multifocales : pas de réduction d’accommodation pendant 5 ans
- OrthoK : les changements en accommodation et VB sont stabilisés après 6 mois
- Verres DIMS : légère réduction de Lag accommodatif et d’amplitude accommodative, non significative vs verres unifocaux, pas de modification de phories
- Atropine
- OrthoK combinée avec 0,01% : ARP, flexibilités accommodatives, lag accommodatif, améliorés après 3 mois de ttx
- Atropine 0,01% : pas de changement signifcatif sur l’accommodation et la vergence
Zoom sur l'évolution myopie chez l’enfant, et chez le jeune adulte = même processus !
Ca y est, on a enfin les études qui montrent les changements de longueur axiale chez les adultes, les hypothèses et solutions de contrôle de la myopie sont donc les mêmes que pour les enfants.
- Nilagiri et al. 2023, Lee et al. 2023
- LA chez les adultes (20-28 ans) : 0,3mm ⇒ 0,75 en 10 ans
- Source : Distribution of Axial Length in Australians of Different Age Groups, Ethnicities, and Refractive Errors
- Khan et al. 2023
- Refractive change in adult myopes (age 18-30 ans), environ 1D sur 12 an
- + de progression pour ceux en environnement académique
- Source : Myopia Progression in Adults: A Retrospective Analysis
Zoom sur la déficience visuelle liée à la myopie
- L’acuité visuelle compensée d’un fort myope est moins bonne que celles des faibles myopes compensés.
- 1d d’évolution myopique = augmentation de 30% du risque de déficience visuele
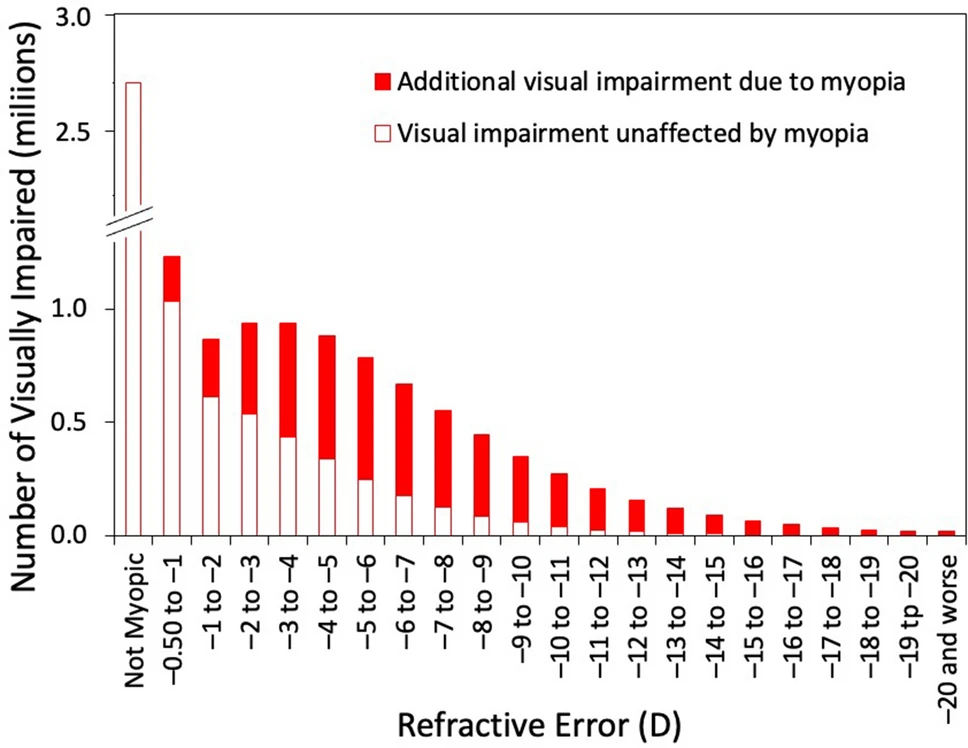
Graphique qui représente les estimations de déficience visuelle en 2050 : la partie rouge identifie la déficience visuelle à cause de la myopie (partie blanche.: autres pathologies non liées à la myopie). Source : The underestimated role of myopia in uncorrectable visual impairment in the United States. MA Bullimore, NA Brennan, 2023
Zoom sur l'utilisation de verres Plan STELLEST en syndrome pré-myopique
Essilor nous présente une étude interne sur l’utilisation de verres Plan Stellest sur des enfants en syndrôme pré-myopiques comme défini par l’IMI.
- Sur 105 enfants agés de 4 à 9 ans
- LA a ralenti de 0,31mm/an
- Réfraction a ralenti de 0,42d/an
- + le temps de port était long, meilleure était l’efficacité en terme de ralentissement d’élongation axiale
➡️ 88% des enfants à risque de développer une myopie ont eu une élongation axiale moins importante que les enfants emmetropes
Cet article est le deuxième de la série des BCLA 2025 Stories :
- Parie 1 : Résumé des conférences sur la contactologie générale
- Partie 2 : Résumé des conférences sur la myopie
- Partie 3 : Résumé des conférences sur la sécheresse oculaire

